膝蓋骨(亜)脱臼 Dislocation of patella, PF disorder

ドクターによる症状解説

Mitsutoshi Hayashi
林 光俊先生
医学博士、日本リハビリテーション医学会専門医、日本整形外科学会専門医、日本リウマチ学会専門医、JOC強化スタッフ、日本体育協会公認スポーツドクター
膝蓋骨(亜)脱臼
膝蓋骨脱臼は、膝蓋骨が膝蓋大腿関節から逸脱(脱臼)するスポーツ障害で、アスリートや女性に頻発する
疾患の概要
はじめに
膝蓋骨(亜)脱臼は膝のスポーツ障害の1つで、ジャンプ着地時X脚や膝が伸びた状態のときなどに、膝蓋骨が膝蓋大腿関節から逸脱(脱臼)することにより発生します。膝痛や膝に力が入らない、膝がガクッとするなどの症状(Giving way)が出現し、スポーツ活動のみならず日常動作でも支障をきたします。また原因は、外傷以外に膝蓋大腿関節の先天的な形態異常など、さまざまな要素を含んでいるため複雑多岐にわたります。
原因・疾患のメカニズム
機能解剖
下肢のアライメント指標の1つ、大腿四頭筋の牽引方向と膝蓋腱のなす角であるQ角(15度以下正常)の増大が問題となります。動的に膝蓋大腿関節は、膝伸展から屈曲時に膝蓋骨に対する垂直外側方向の牽引力(大腿四頭筋外側広筋)が働き、そのため膝蓋骨は外側に脱臼しやすくなります(図)。このとき、歯止めとなるべき内側広筋の筋力が低下したり、あるいは内側関節包が緩い、牽引する外側広筋の筋力が強く(バランスが悪い)外側関節包が硬いこと、などが要因となります。 静的には、膝蓋骨の形態が饅頭〈まんじゅう〉のようにのっぺりとした形で膝蓋大腿関節の適合性が悪く、大腿骨外側の関節面が浅いときはさらに脱臼しやすくなります。ほかに反張膝、全身の関節弛緩性、X脚、扁平足、膝蓋骨高位、小さい膝蓋骨なども誘引となります。
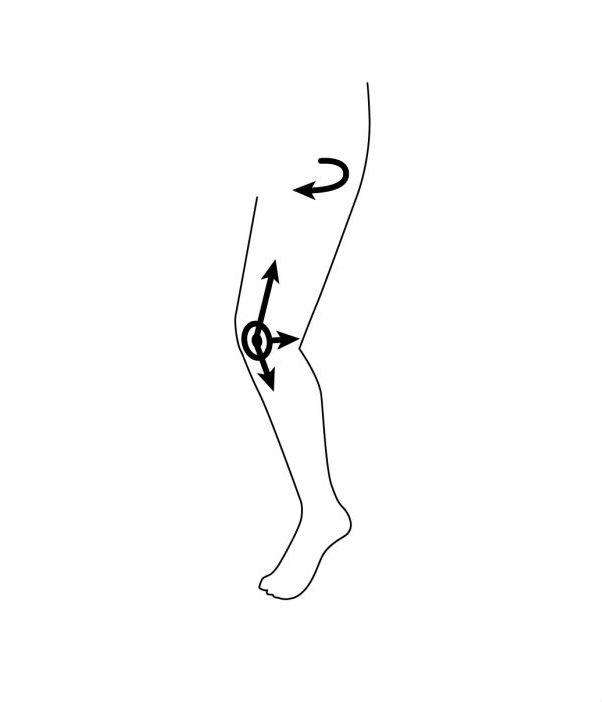
図 機能解剖:外反膝では膝蓋骨は外側に変位(左脚)
発生要因
思春期の女性は、女性ホルモンの関係で軟部組織が弛緩する傾向があるため(関節が緩くなりやすい)、この時期の発症が多いのです。
受傷機転
初回脱臼はスポーツや交通事故による膝前面の打撲時に発生(直達外力)することが多く、2回目以降はスポーツなどによる自力の筋力(介達外力)による反復性の発生傾向にあります。発生は両側性の場合が多く、左右のチェック(レントゲン含む)が必要です。
症状
脱臼時は膝の激痛、腫脹、関節血腫、歩行障害、膝の可動制限が著明です。日常的には“anterior knee pain ”といわれる膝関節前面の疼痛や膝蓋骨内側の自発痛、圧痛(内側関節包が牽引されるため)があります。しかし脱臼する外側の痛みは少ないです。“Apprehension sign”(アプレヘンジョンサイン:膝蓋骨を外側に偏位させる)といわれる膝蓋骨の不安定性、及び不安定感の存在は、重要な指標です。 繰り返しの脱臼や亜脱臼が続くと、合併症である膝蓋大腿関節の軟骨軟化症や変形性関節症に移行します。脱臼に骨折を伴う場合は、骨片が関節ねずみとして移動して別部位に痛みをもたらします。
診断
検査所見
レントゲンにて、脱臼時は膝蓋骨が大腿関節面の外側に脱転している像が見られ、亜脱臼では脱転が完全でなく、大腿骨外側に引っかかったり変位していたりする像を呈します(写真1)。強い外力によって発生した場合は、脱臼骨折となり骨軟骨片が存在します。膝蓋大腿関節の適合性不良も確認できます。MRI(写真2)では軟骨変性像、関節面の適合性不良(CTでも)、周囲軟部組織の介在、関節水腫像などを呈します。
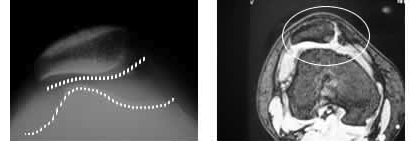
写真1・2
左:レントゲン像(軸写):膝蓋骨は亜脱臼して外側に変化している。関節の適合性悪し
右:MRI:関節の適合性が悪く、関節面の信号変化、関節水腫(白色)を認める
好発スポーツ
サッカー、バスケットボール、体操、ラグビーなどに好発します。
好発年齢性別
思春期女子に圧倒的に多く発生します。加齢とともに関節は硬くなり、30歳を過ぎると脱臼傾向は自然に減少します。
治療・リハビリ
治療
脱臼時は、早急な徒手整復(医療機関にて)が必要です。整復後、約3週間はギプスや装具固定が必要です。早期のスポーツ復帰は、慢性的な関節の緩みを引き起こし、再発を招きやすいので注意してください。 日常での予防用にはダイナミックパテラブレースと呼ばれている、膝蓋骨外側に脱臼防止用の土手がついているサポーター装具の装着(写真3)が有用です。また、テーピングは同様の原理で外側方向の力を抑止する目的で使用します。頻回の脱臼と強い疼痛症状が保存療法で改善しない場合は、手術を行います。手術は内側関節包の縫縮、外側関節包の切離などを鏡視下で行います。
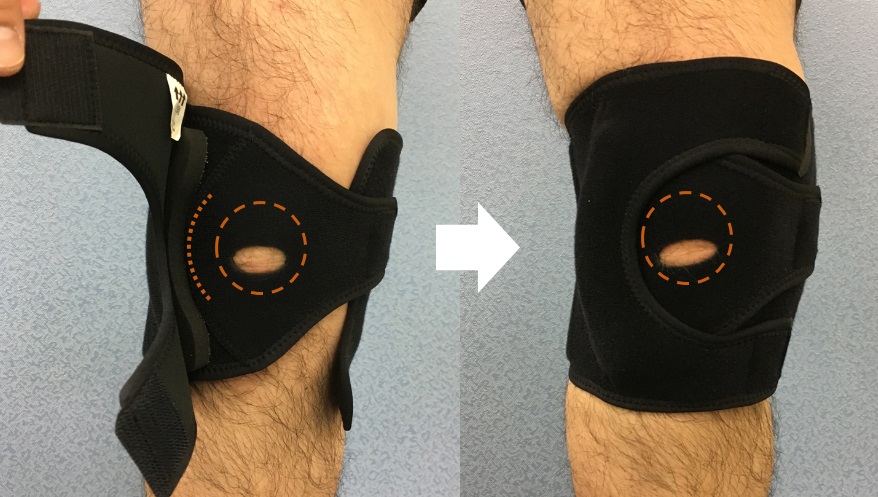
写真3 ダイナミックパテラブレース:膝蓋骨外側に脱臼抑制のパッドが入っている
リハビリの目安
Knee in(X脚)を制限しつつ、内側広筋の軽い筋力強化(レッグエクステンションで蹴る方向を調整する)と外側広筋のストレッチを行います。O脚でのエアロバイク、復帰に際してはカット、ツイスト動作に気をつけて、ランニングやジャンプフォームをチェックしましょう。
トレーナーによる対処法解説

Yoshizumi Iwasaki
岩崎由純先生
NATA公認アスレティック・トレーナー、日本体育協会公認アスレティックトレーナー、JCCA(日本コア・コンディショニング協会)会長
膝蓋骨(亜)脱臼(トレーナー編)
予防
踏み込み、着地、転倒しそうになった時に膝が内側に入りすぎて起きることが多いことから、股関節、膝関節、足関節のアクティブ・アライメント(動作の中での関節の向き)が正しくなるように意識的に改善することも必要です。基本動作の再教育やフォームの改善のなかで矯正していきますが、Knee inしていることが習慣的な動作になっていて自覚がないケースが多いので、ビデオなどの視覚的なフィードバックを使うこともあります。正しいアラインメント上の動きを意識させることからのスタートとなります。
非常に特異な形態的特徴がある場合には、なかなか予防できません。装具やテーピングを施術する必要があります。膝部だけでのアプローチでは不十分な場合が多く、足部や股関節についても要チェックです。シューズや中敷きを変える必要が出てくるケースもあります。
現場評価・応急処置
現場評価としては、一目で脱臼したことがわかります。脱臼したままの状態で固まった場合には、可能な限りその現状を維持したまま病院に移送します。即座にアイシングを始め、下肢全体を固定し、一刻も早く最寄りの医療機関に移送することが大事です。
エア・スプリントなどでは、患部への圧迫が強すぎるので、直接圧力を加えないで固定する方法を、身の回りの材料で工夫します。バキューム・スプリント(陰圧式固定具)が利用できれば理想的です。 病院では、ドクターに整復をしてもらいます。一般的なスポーツシーンでは医療機関での早急な徒手整復が可能ですが、山岳事故などで緊急を要する状況では、股関節屈曲位でゆっくりと膝関節の伸展をします。かなりの確率で整復できますが、大きな痛みを伴い、整復時に骨折をする危険性があるので一般的には行わないでください。自然に整復してしまった場合も含めて、膝蓋骨脱臼を起こした場合には、軟部組織を損傷している可能性が高いので必ず受診してください。
リコンディショニング
手術が行われた場合や、大きな軟部組織の損傷が併発して腫脹が長引いたときなどは、まずは可動域の回復訓練になります。病院では比較的早い段階からCPM(他動関節運動機)が使われます。初期には自宅ではあお向けやうつぶせの状態で膝関節の屈曲伸展の自動運動を行いますが、アクティブ・アライメントが正しいことが、無理に可動域を広げることよりも優先されるべきです。
比較的早い段階からウェイトベアリング(荷重)が許可されますが、それまでの間はアイソメトリックで内側広筋の筋力強化を図ります。なかなか思った場所に力が入らないので、膝関節はそのままで股関節や足関節の向きを変えてみたり、力を入れたい部位にタッピング(軽く叩く)をしたりして促通します。
欧米のスポーツ(特に東欧)ではEMG(電気治療器)を用いて内側広筋の斜頭を狙って収縮させることもあるようです。内側広筋全体の筋力アップにも使えることはいうまでもありませんが、電気による収縮と同時に随意での収縮をすると筋の再教育がスムーズに行えます。SLR(Straight leg raising)も行われますが、角度によっては内側広筋から力が抜けてしまうので要注意です。


荷重が許可されたら直ちにクローズドキネティックなアプローチがされます。両足に等しく体重をかけての立位(姿勢)、歩行、そして片脚立ちなどをアラインメントに意識しながら行います。大きな鏡がある部屋で行うとよいでしょう。 立位での膝伸ばし訓練は、スクワットに入る前に行います。特に膝が内側に入らないように意識しながら、膝を軽く曲げた状態で負荷をかけてゆっくり伸ばします。真っすぐに膝を伸ばしながらも「膝の内側の上の筋肉」に意識を集中するように指示します。→ 膝トレーニング動画

立位での膝伸ばし運動がクォータースクワット(4分の1スクワット)の深さまで曲げて行えるようになったら、ミニトランポリン上でのクォータースクワットや、手すりにつかまった状態でのハーフスクワットにチャレンジします。
さらに回復が進めば、免荷での片脚スクワットやフォワードランジなどに進みますが、常にアラインメントについては意識し、Knee inにならず内側広筋が収縮していることを確認します。
BOSUシステム上での片脚立ち訓練などでは、膝関節周囲筋の協調性獲得を目的としています。
リコンディショニングの最終目標は、不安定感や疼痛がなくジャンプ、着地、ランニングができることですから、リズミック・スタビリゼーションは必須科目になるわけです。リコンディショニングの最終段階では、サイドステップや方向転換の際に膝屈伸軸がぶれないような、動的なアラインメントを意識した訓練が必要になります。
関連する症例
ザムストのご紹介
「ザムスト-ZAMST」は、医療メーカーとして整形外科向け製品を開発・製造する日本シグマックス㈱が展開するスポーツ向けサポート・ケア製品のブランドです。






