腰椎椎間板ヘルニア Lumbar disc herniation

ドクターによる症状解説

Mitsutoshi Hayashi
林 光俊先生
医学博士、日本リハビリテーション医学会専門医、日本整形外科学会専門医、日本リウマチ学会専門医、JOC強化スタッフ、日本体育協会公認スポーツドクター
腰椎椎間板ヘルニア
疾患の概念
腰椎椎間板ヘルニアは腰痛の原因中、最も重症度が高く、放置しておくと神経麻痺など重篤な障害をきたします。主に青年層(20~30代)に多く発生しますが、若年(10代)や壮年(40代)にも発生します。強い腰痛以外に脚のしびれ、坐骨神経痛が出現したら要注意です。スポーツマンにとっては選手生命にもかかわるため、初発時にほかの腰痛との鑑別が重要なので、必ず専門医を受診しましょう。
原因・発症のメカニズム
椎間板にスポーツによるストレスが加わることにより、椎間板が破れて中から髄核が後方に突出する。
多くは第4/5腰椎椎間板の繊維輪が変性したり、一部破れて中の髄核が腰椎後方に突出して第4腰神経(L4)、第5腰神経(L5)、第1仙神経(神経根)(S1)等を圧迫したりします。このため圧迫の部位によって多彩な症状が発生します。左右の神経根のうち、片側の神経のみが圧迫されることが多いため、下肢の症状は片側性が多いのです。ヘルニアとは正常の位置(椎間板)から逸脱(髄核が飛び出す)した状態をいい、腰では腰椎椎間板ヘルニアのことを示します。
診断
症状
腰痛、運動時痛(体幹前屈)、下肢しびれ感(主に片側)、患側下肢の知覚障害、運動神経麻痺、重症では排尿障害、長期化すると大腿や下腿の筋萎縮なども出現します。
痛みの特徴
成長期では腰臀部痛、成人では下肢痛が特徴です。特に運動時痛は体幹前屈時に出現しやすく、腰部脊柱筋の緊張が強く、腰椎の生理的前弯は消失して、体幹の前後屈が制限されます。鑑別疾患の腰椎分離症では、主に体幹後屈時の疼痛が特徴として挙げられます。
臨床テスト
SLRテスト*(坐骨神経伸展)で下肢挙上90度を目安とします(写真1)。このほか、知覚障害領域のチェック(部位、左右差、程度をみる)、徒手筋力検査法(MMT)では前脛骨筋(L4)・長母趾伸筋(L5)・腓腹筋(S1)の筋力の左右差をチェック、臀部の坐骨神経痛の有無を確認します。
* SLRテスト = Straight Leg Raising テスト(仰向けに寝て足を上に持ち上げ、痛みが走るかどうかをみるテスト)

写真1 SLRテスト:90度を目安とする。最も簡便な坐骨神経痛チェック、ただし単にハムストリングが硬い選手との区別を要する
検査
現在では、MRI(写真2)が最も無侵襲で、ヘルニアの部位や突出程度を簡便に把握できます。このほか、単純レントゲン、脊髄造影、神経根造影、造影CT、筋電図検査などもあります。
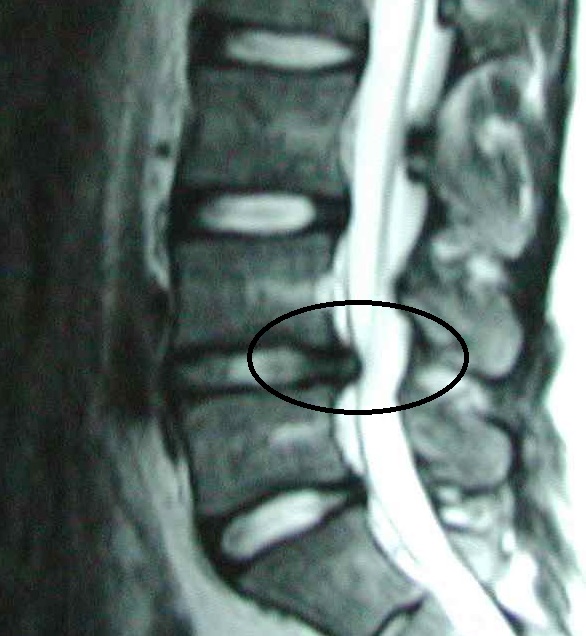
写真2 MRI:腰椎4/5椎間板の変性で信号は黒くなり、軽度後方ヘルニアが突出している
治療・リハビリ
治療
保存療法を第1選択とします。急性期は安静を保ち、消炎鎮痛剤の投与、また、SLRの角度が回復(90度)してきたら体幹前屈位にてのストレッチ、膝を抱えての体幹回旋ストレッチを行います。 さらに骨盤牽引、電気治療を行い、これらの治療で軽快しない場合は神経に麻酔剤を注入する神経根ブロック、硬膜外ブロックなどを行います。 上記の保存療法を最低3週間行っても症状の緩和がみられない重症例では、手術の適応となります。手術は背中から腰椎の椎弓を開窓(切開)して直接ヘルニアを摘出するLove法と、最近では経皮的髄核摘出術、年齢が若く軽症例ではレーザーによる髄核の焼却術などがあります。
リハビリテーション
リハビリテーションを開始する目安は、SLR角度が回復し、腰痛が軽減してきたことが確認できてからで、膝を抱えての体幹ストレッチから開始します。ただし、安静期間を保っても下肢痛がすっきり改善しないことがあります。特にハムストリングスが硬くなっているので、初期のリハビリテーションでは坐骨神経痛が出現しない範囲内で、下肢のSLRストレッチを膝曲げ状態から行いましょう。 腹筋、背筋運動の再開も、当初は最大限には行わず、回数を減らし、痛い姿勢は避けて徐々に行うことが肝心です。長時間のランニングは、体幹の揺れが神経を刺激して症状を悪化させることがあるので注意を要します。リハビリテーション復帰当初は腰痛サポーター(写真3)を併用することが望ましく、リハビリテーション期間は3ヵ月間をワンクールとします。当然のことながら、早急な復帰策は、再発を招きやすいので要注意です。

写真3 腰サポーター:リハビリ開始時や競技復帰に際しては、腰椎を保護するサポーター(コルセット)の併用が安心である
ZAMSTの腰用サポーターはこちら
代表例
26歳男性、全日本バレーボール選手、4ヵ月のリーグ戦後、全日本に選抜された。しかしメディカルチェック時に、強い腰痛、右下肢痛、SLR45度、立位体前屈マイナス40cmと、体幹の可動域制限が著明であった。 右脚外側の知覚が鈍く、長母趾伸筋力はMMT4と低下。MRIにて、腰椎4/5椎間板の変性による変化(黒色化)と軽度のヘルニア突出を認めた。ただちに地元で安静保存的治療(上記リハビリテーション)を開始して、約4ヵ月後に競技復帰できた。
トレーナーによる対処法解説

Yoshizumi Iwasaki
岩崎由純先生
NATA公認アスレティック・トレーナー、日本体育協会公認アスレティックトレーナー、JCCA(日本コア・コンディショニング協会)会長
予防
MRIの出現によって全く診断方法が変わった椎間板ヘルニア(表1)ですが、一昔前までは、腰痛があって仰臥位のSLRテストができなければ、「ヘルニア」や「坐骨神経痛」と決めつけてしまうスポーツの指導者が多くいました。 実際、徒手筋力検査法などが初期診断の主流だった時代には、レントゲンだけではわかりにくいヘルニアは、ドクターの勘に頼る部分があったことは事実です。その名残りがあるのか、今でも指導者が経験から勝手にヘルニアと決めつけてしまうケースがあるようです。
表1 代表的な愁訴

さらに指導者のなかには、本当にヘルニアが飛び出てしまった場合(突出型、脱出型の区別はなく)、「手術するしか治るはずないだろう」と思っている方がいます。しかし、最近では、保存療法(手術をしないで治す方法)でもかなりの治癒例があります。なかには、大きなヘルニアの方が、きれいに吸収されて治ったとの報告もあるようです。詳細については、メディカル編を参考にしてください。
椎間板ヘルニアが起きるメカニズムは解明されてきていますが、なぜそうなる人とならない人がいるのかはよくわかっていません。重篤な症状が出た選手は、引退を余儀なくされるケースもあります。 何よりもふだんから、疲労を蓄積しないように酷使した身体のメンテナンスをしてください。運動後のアフターケアはもちろん、食事と睡眠もしっかり取ってください。強靭でしなやかな身体をつくるには、運動と栄養と休養の絶妙なバランスが不可欠です。
現場評価・応急処置
スポーツの現場では、「疑い」のあるものは、すべてチームドクターに報告するか、医療機関に移送するのが原則です。どんな傷害でも、変形、腫脹、変色、熱感、そして強い痛みがあれば対象となるわけですが、腰痛の場合は、極端な動きの制限やしびれが出たら受診すべきです。
リコンディショニング
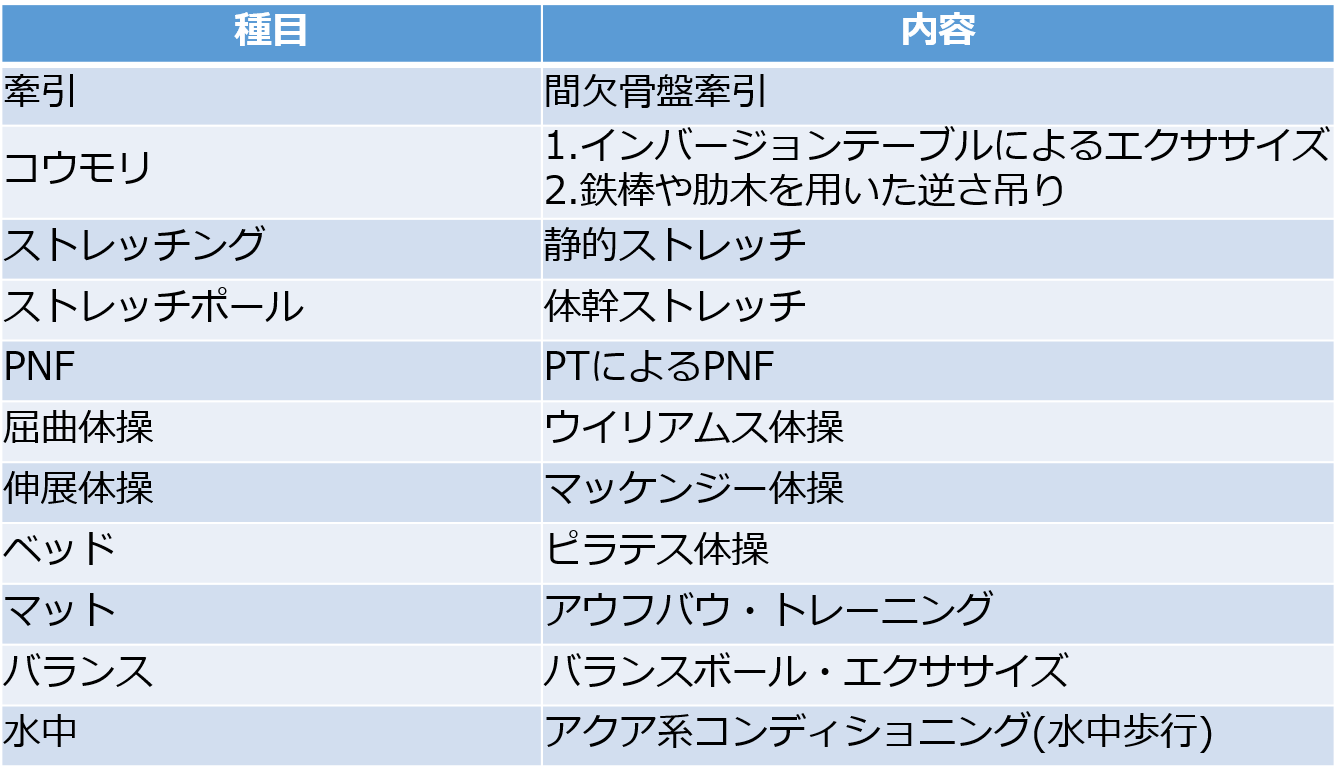
保存療法のなかの理学療法の内容とバッティングする部分もありますが、椎間板ヘルニアをはじめ腰痛後の復帰過程でよく行われるリコンディショニングには、表3のような種目が含まれます。
いずれの種目を行う場合にも、正しく行わないと再発の危険性がありますし、症状によってかわりますので実施の際は、専門医、PT、トレーナーなどに相談してください。
表3 リコンディショニング種目
関連する症例
ザムストのご紹介
「ザムスト-ZAMST」は、医療メーカーとして整形外科向け製品を開発・製造する日本シグマックス㈱が展開するスポーツ向けサポート・ケア製品のブランドです。






