中足骨の疲労骨折 Stress fracture

ドクターによる症状解説

Mitsutoshi Hayashi
林 光俊先生
医学博士、日本リハビリテーション医学会専門医、日本整形外科学会専門医、日本リウマチ学会専門医、JOC強化スタッフ、日本体育協会公認スポーツドクター
中足骨の疲労骨折
原因・発症のメカニズム
中足骨疲労骨折は、ランニングやジャンプ動作による過度の体重負荷が、長時間、足部アーチに繰り返し加わることで発生するオーバーユース(使いすぎ)に起因する足のスポーツ障害です(図1)。金属疲労(金属板の折り曲げ運動)と同様に、繰り返し中足骨(足アーチ)へ体重負荷が加わって起こるので(図2)、急に起こる骨折とは発生原因が異なり見過ごされることがあります。
キーワード:成長期選手、オーバーユース、ランニング
診断
診断
足背中央の疼痛、熱感、腫張〈しゅちょう〉の存在に加え、レントゲン検査で骨折による仮骨形成(新しい骨)、骨硬化像(レントゲンで白色化)が認められる場合が典型例です。しかし、発症直後はレントゲン上で異常を認めない場合があり、症状が続く場合は2~3週間後に再検査をしてください(明らかな骨折線を認めない場合が多いため)。レントゲン断層撮影、骨シンチグラム、MRIなども有用です。
好発スポーツ
走ったり飛ぶスポーツ、サッカー、・ラグビー、・バレーボール、・マラソンや長距離競技に好発しますが、バスケットボールや剣道、野球などでも発生します。
スポーツレベル
筋力バランスや柔軟性低下、過剰なトレーニングによって起こりやすく、トップレベルから一般競技者まで幅広くみられます。
好発年齢
骨成長期の選手、特に10歳くらい~高校生が好発年齢ですが、種目や運動量により成人でも発生する場合があります。
好発部位
第3中足骨骨幹部が半数を占め、以下第2、第4、第5の順で第1はまれです。第5中足骨発生例はジョーンズ骨折(下駄骨折)と言われ、最近サッカー・フットサルで多く発生し、比較的難治性です。左右差はなく、下肢疲労骨折の約半数を占めます。
治療・リハビリ
治療方法
ランニングなどの荷重トレーニングは約4週間は禁止、疼痛部のアイシング、歩行時に強い疼痛がある場合は松葉杖などによる免荷が必要となります。活動はプール歩行やエアロバイクなど体重の掛からない練習から始めてください。トレーニング期の治療はトレーナー編を参照。
注意点
中途半端な練習休止は再発し、難治化します。練習再開に際しては、オーバーワークにならないようなトレーニングメニューの再考が必要です。また、ストレッチによる足関節、膝関節、特に股関節の柔軟性獲得を図り、ランニングによる足部への負担を軽減する必要があります。
代表症例
症例は15歳の男性でユースサッカー選手。平日は1日3時間、土曜は半日、日曜は試合と、1週間ほぼ毎日、終日プレーしていました。疼痛が右足背部に出現しましたが、だましだまし練習を続けていたところ、3週間後に増悪したので来院。初診時に足背中央部の圧痛や運動痛が認められ、プレーに支障はありますが、日常生活上では問題はありませんでした。レントゲン検査ですでに第3中足骨骨幹部に仮骨が認められています(図3)。
約4週間のランニング休止により症状は軽減。5週目から徐々にプレーを再開しましたが、完全復帰は3ヵ月目から。3週(図4)、3ヵ月時のレントゲン(図5)でも骨形成は良好でした。
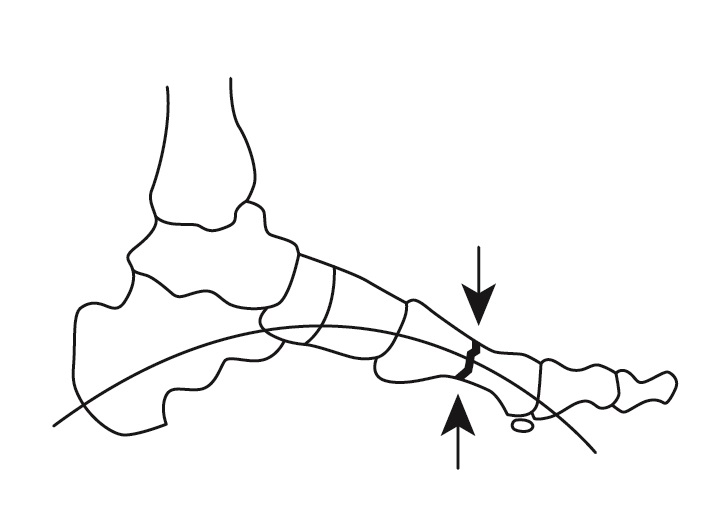
図1 足関節のアーチにはスプリングのようにショック吸収の役目があるので、ランニングやジャンプによって繰り返し衝撃が加わると亀裂が発生する
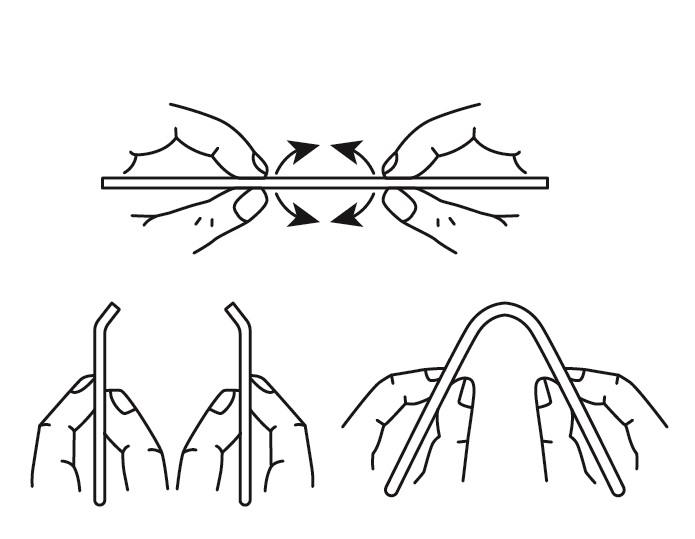
図2 金属疲労と同様に繰り返しの屈伸動作が原因で発生する
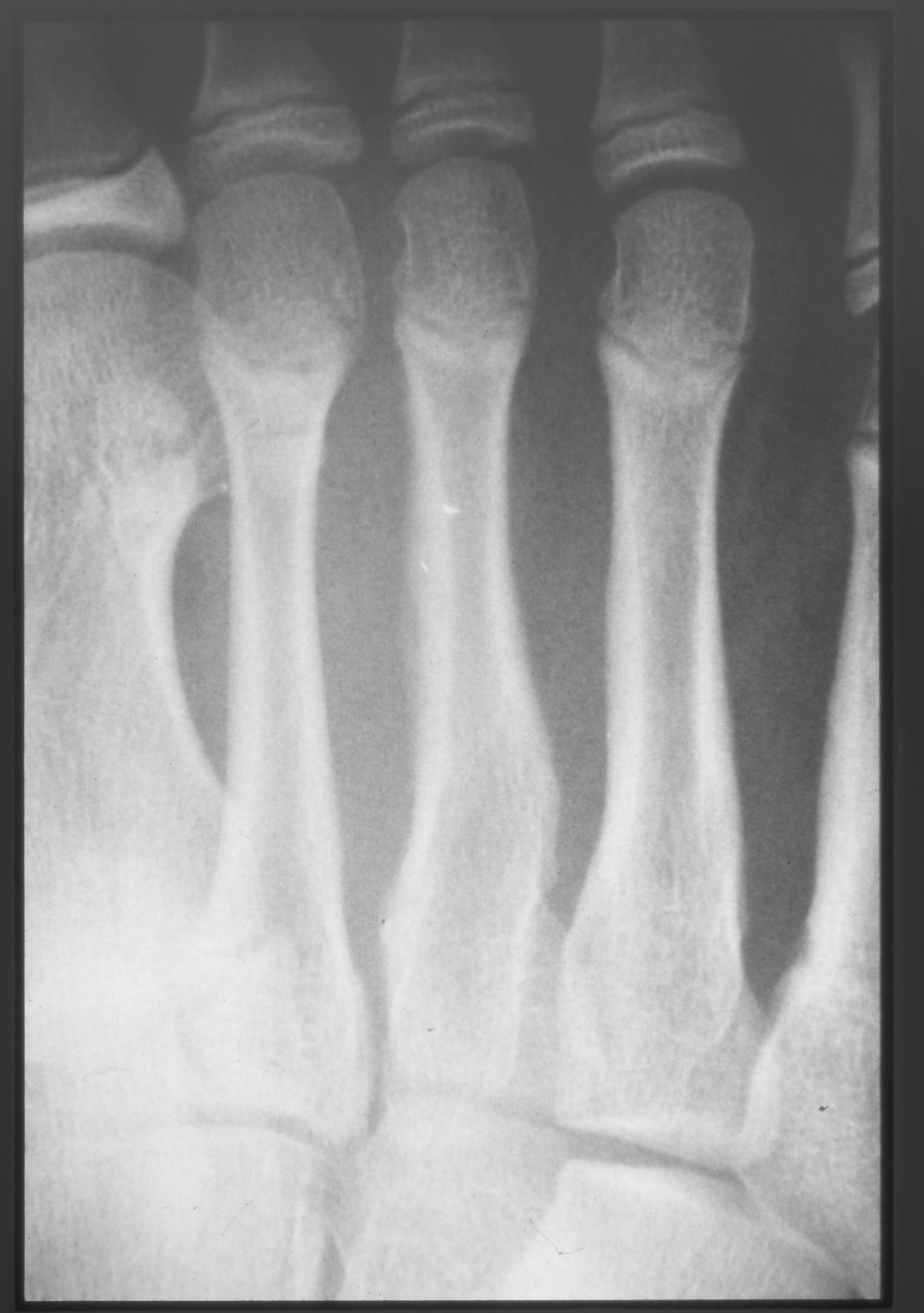
図3:初診時
初診時は明らかな骨折線はなく、第3中足骨骨幹部のわずかな仮骨形成が認められる
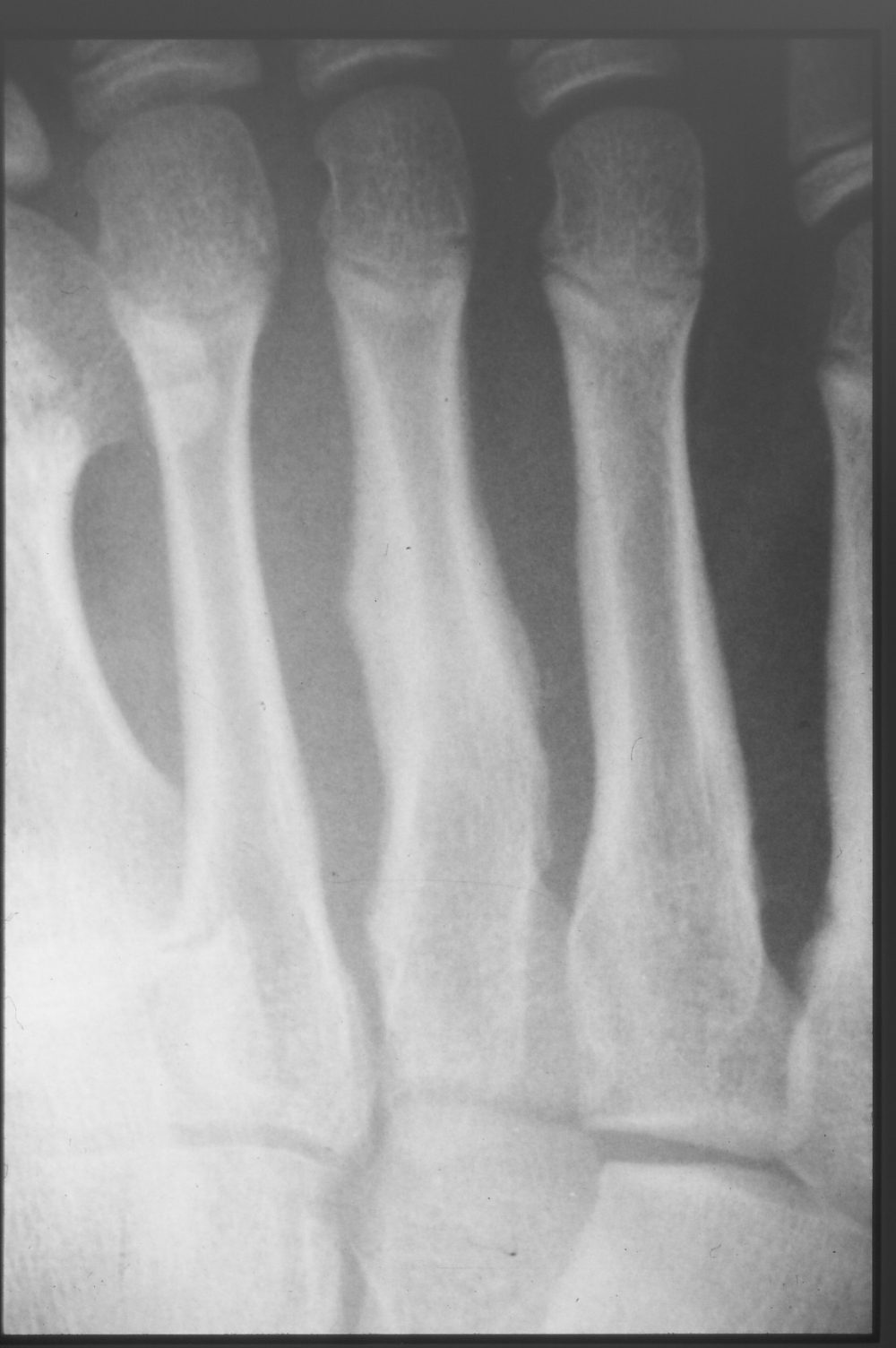
図4:受傷後3週目
受傷後3週目は骨折部の仮骨形成は初診時に比べて促進しているが、ランニングプレーをするにはまだ不十分である
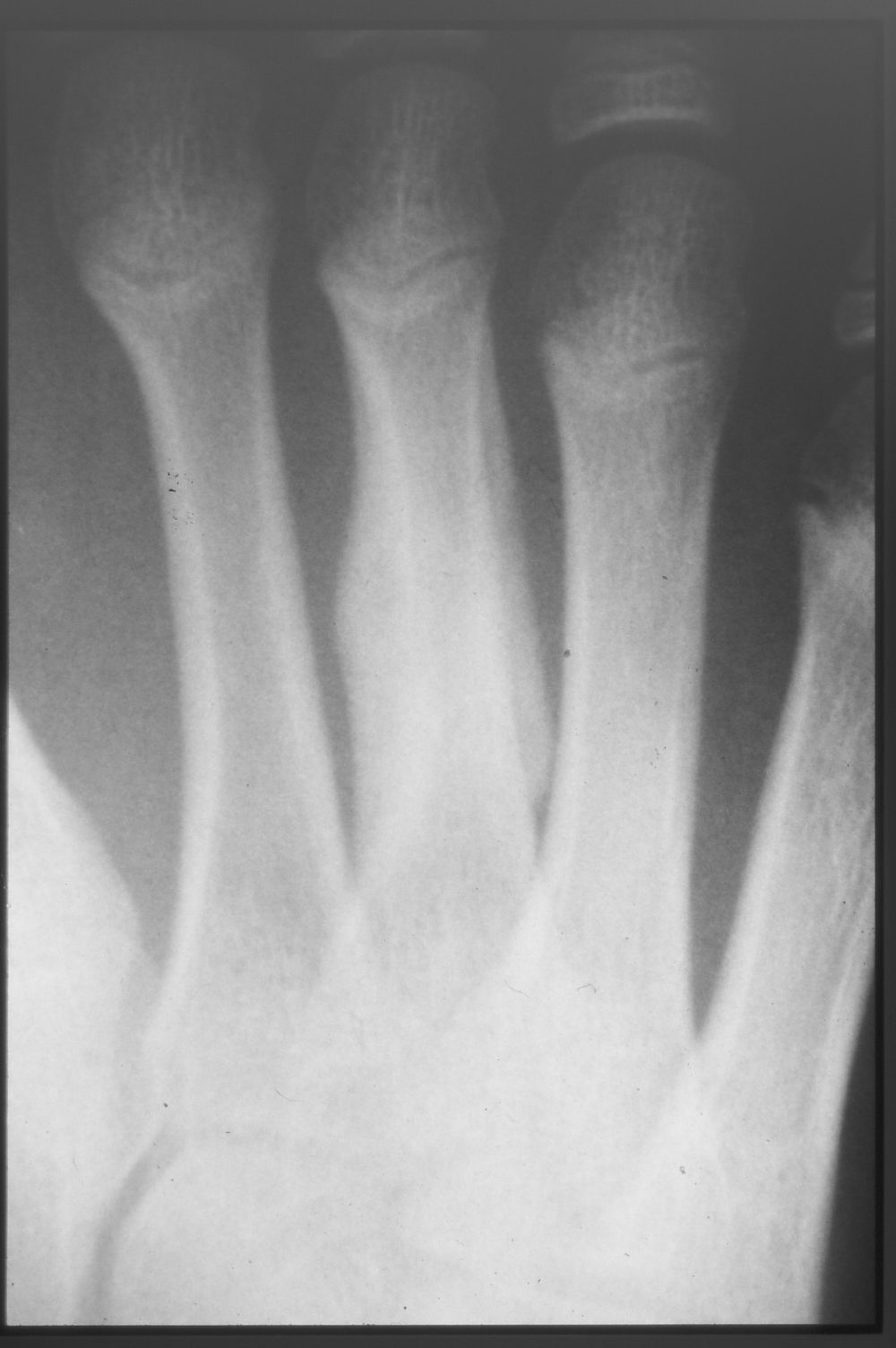
図5:受傷後3ヶ月
受傷後3ヶ月では骨幹部は中足骨の両側ともに仮骨の架橋(補強)形成がみられ、横径は約2倍に肥厚している。十分にプレーが可能
トレーナーによる対処法解説

Yoshizumi Iwasaki
岩崎由純先生
NATA公認アスレティック・トレーナー、日本体育協会公認アスレティックトレーナー、JCCA(日本コア・コンディショニング協会)会長
予防
予防のためのチェックポイントと具体的方法は、下記のとおりです。
・疲労の蓄積
疲労骨折などのオーバーユースの障害を予防するには、疲労を蓄積しないことが先決です。
足裏のマッサージなどが効果的です。
・体形的な特徴
足部の形態的な特徴がゆえに、足裏全体で体重の衝撃を吸収して逃がしたりできず、ある1点に何度も負担がかかりそうな場合は、足の形状に合わせたインソールなどが予防につながります。
・動きの特徴
スポーツ障害の原因となりかねない、バイオメカニクス的に無理がある動きは早めに修正してください。
・フットウエア
正しいサイズと足の特徴に合ったシューズを選ぶことが大事です。ふだんからラスト(型紙)や中敷きにも気を配るなど、可能な範囲での工夫と研究が不可欠です。
・体重管理
急激な体重増加も要因となりますので、体重に注意することも大事になります。
現場評価・応急処置
まず炎症を起こしているであろう部位をアイシングし、画像診断ができる総合病院で診察を受けます。明らかな疲労骨折だと診断されたら、しばらく休養をとるべきでしょう。 治療期間中には痛みの程度にもよりますが、アイシング以外に消炎鎮痛剤の塗布、足底のマッサージ、温水浴、交代浴、超音波治療などを行います。 復帰時期については、以前は自己申告を信じて治癒や痛みの程度を判断していましたが、最近では医療技術が進歩して、MRIなどで身体の内部がわかるようになりました。ドクターのゴーサインを守り、フライングをしないようにしましょう。
リコンディショニング
足を地面につけられないほどの強い痛みがある期間でも、足部以外のトレーニングは続けてください。その間、痛みのある足部のトレーニングも可能な範囲で処方していきます。
足関節の底屈、背屈、回内、回外、足趾のトレーニングなどは座位で、足趾を鍛えるために、マーブル拾いやタオルギャザーなどを行うこともあります。
足を地面につけて歩ける程度になったら、積極的に体重を乗せるトレーニングを行います。足裏全体が地面についた状態で行う一般的なトレーニングに、足部に体重支持のみの二次的な刺激を入れることから始めます。
次にカーフレイズやアンクルバウンス、踵〈かかと〉歩行やつま先歩行、速歩きと段階を経て、シャッキング、ジョギングへと進みます。 コンディショニング・プログラムでは、あくまでも徐々に負荷をかけていくことが大事です。「大丈夫そう」と見切り発車をして、激しいトレーニングを行うことのないようにしましょう。

再発予防としては、前述したすべての予防項目を再度チェックし、問題がなかったか検討します。指導者による練習やトレーニング量のさじ加減も鍵を握りますが、いうまでもなく体重の管理が大事です。 競技復帰の再開テストについては、片足ホップやランニング、方向転換、そして種目の特徴的な動きなどのテストをクリアすればOKとします。また、再発予防措置としてのテーピングも効果的でしょう。
関連する症例
ザムストのご紹介
「ザムスト-ZAMST」は、医療メーカーとして整形外科向け製品を開発・製造する日本シグマックス㈱が展開するスポーツ向けサポート・ケア製品のブランドです。






